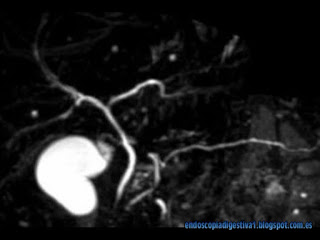
CASO CLÍNICO: Paciente de 34 años de edad, sin antecedentes de interés ni hábitos tóxicos salvo por 8 episodios de pancreatitis aguda (PA) en los últimos 2 años, sin encontrar causas comunes de ésta en el estudio habitual (analíticas diversas, ecografía y TAC abdominal, CPRM…). En los episodios de pancreatitis aguda no se producía ningún aumento de las transaminasas ni de las enzimas de colestasis o bilirrubina, tan solo dolor típico pancreático e hiperamilasemia > 1000 UI/dl. Se descartó razonablemente una etología farmacológica, autoinmune, consumo de drogas u otras sustancias (p.e de herboristería). En la USE practicada en 2012 tras el 4º episodio de pancreatitis aguda, únicamente destacaba un ligero aumento del calibre del Wirsung en la cabeza y cuerpo (4 y 3 mm respectivamente), tendencia a la lobularidad no contigua, bandas y focos hiperecogénicos (probablemente existían 3-4 criterios menores de Rosemont y por lo tanto el diagnóstico de pancreatitis crónica era bastante inconcluyente). Se descartó la presencia de microlitiasis. No se realizó un estudio del sedimento biliar ya que esta técnica está cayendo en desuso por la poca correlación clínica entre los hallazgos y los resultados clínicos tras la colecistectomía. Ante la dilatación del conducto pancreático y la frecuencia…
ENDOSCOPIA DIGESTIVA
Videos de endoscopia digestiva