CASO CLÍNICO:
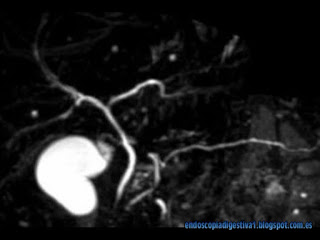
Paciente de 34 años de edad, sin antecedentes de interés ni hábitos tóxicos salvo por 8 episodios de pancreatitis aguda (PA) en los últimos 2 años, sin encontrar causas comunes de ésta en el estudio habitual (analíticas diversas, ecografía y TAC abdominal, CPRM…). En los episodios de pancreatitis aguda no se producía ningún aumento de las transaminasas ni de las enzimas de colestasis o bilirrubina, tan solo dolor típico pancreático e hiperamilasemia > 1000 UI/dl. Se descartó razonablemente una etología farmacológica, autoinmune, consumo de drogas u otras sustancias (p.e de herboristería). En la USE practicada en 2012 tras el 4º episodio de pancreatitis aguda, únicamente destacaba un ligero aumento del calibre del Wirsung en la cabeza y cuerpo (4 y 3 mm respectivamente), tendencia a la lobularidad no contigua, bandas y focos hiperecogénicos (probablemente existían 3-4 criterios menores de Rosemont y por lo tanto el diagnóstico de pancreatitis crónica era bastante inconcluyente). Se descartó la presencia de microlitiasis. No se realizó un estudio del sedimento biliar ya que esta técnica está cayendo en desuso por la poca correlación clínica entre los hallazgos y los resultados clínicos tras la colecistectomía. Ante la dilatación del conducto pancreático y la frecuencia de los episodios de pancreatitis, se pensó que el origen podría ser una disfunción del esfinter de Oddi pancreático tipo I y se planteó la realización de una CPRM con infusión de secretina iv. En esta prueba, se demostró la presencia de una dilatación del Wirsung en la cabeza (hasta 5 mm) y el cuerpo (4 mm) tras la infusión de secretina así como el hallazgo de un conducto pancreático irregular en el istmo con formación de un «ansa» a dicho nivel. Con la sospecha de una DEO pancreática tipo I y valorando el riesgo-beneficio, al paciente se le ofertó la posibilidad de realizar una CPRE con doble esfinterotomía (biliar y pancreática) que resultó exitosa. En primer lugar se intentó la canulación pancreática con un canulotomo sin éxito. A continuación se canuló el colédoco y tras hacer una esfinterotomía biliar, se localizó el orificio del c. pancreático con índigo carmín. Finalmente se realizó una esfinterotomía pancreática para colocar un stent corto de 3 cm y 4 Fr a dicho nivel (éste se retiró a las 2 semanas del procedimiento). Cuatro meses tras la CPRE, el paciente ha ganado peso y no ha vuelto a tener ningún episodio por el momento de PA.
COMENTARIOS:
Actualmente se considera que hasta un 30 % de las pancreatitis agudas recurrentes «idiopáticas» son secundarias a una DEO. Aunque el paciente tipo suele ser mujer, de edad media (40-55 años), colecistectomizada y con episodios recurrentes de pancreatitis aguda leve-moderada o dolor con perfil pancreático, en los últimos años este perfil se amplía a todo tipo de enfermos jóvenes, con vesícula in situ y de cualquier sexo. Sin duda, el «gold standard» para el diagnóstico de una DEO es la manometría de los esfínteres biliar y pancreático. No obstante, en nuestro país, que yo sepa, tan solo existe un centro que la realice (Hospital La Fe de Valencia). Los motivos por los que la técnica, a diferencia de los EEUU, no se haya difundido son claras: falta de experiencia en la manometría de dicha localización y los riesgos de complicaciones graves (pancreatitis aguda sobre todo). Además, no existe demasiada experiencia en tratar por CPRE el conducto pancreático en este tipo de pacientes: Es decir, normalmente se aborda un problema biliar o uno pancreático evidente (pancreatitis crónica sobre todo), pero no existe la visión de hacer una esfinterotomía pancreática sobre un conducto «a priori» sano y con alto riesgo de complicaciones ya que se piensa que el riesgo-beneficio no apoya su realización. Como alternativas a la manometría del esfinter de Oddi se han propuesto otras muchas ténicas, siendo la CPRM con infusión de secretina la mas utilizada. Cunado se decide hacer una CPRE en este tipo de pacientes es muy importante intentar realizar una doble esfinterotomía (biliar y pancreática), ya que los resultados en la eliminación o mejoría del dolor y los episodios de pancreatitis mejoran de un 25 % a un 82 %. La colocación de un stent pancreático es crucial para evitar el desarrollo de una PA postCPRE (tasa > 25 %, algunas de ellas muy graves). Con esta estrategia se reduce a un 5-7 % y prácticamente se eliminan las graves.


6 comentarios
Impresionante!
Lo de localizar el orificio del conducto pancreático con IC estupendo. No paras de superarte amigo. De mayor quiero ser como tú!!!!
Una CPRE maravillosamente ejecutada… mi admiración
Gracias
Seguro que vosotros sois capaces de hacerla igual
TERAPÉUTICA ENDOSCÓPICA (VIDEOS) – digestivendoscopy